
طرح ساخت پروتز عصبی
طرح پروتز
مختصری از طرح ساخت پروتز یا تراشه عصبی برای ایجاد توانایی راه رفتن در افراد معلول
استفاده از تکنولوژی عصبی برای ايجاد حرکت های ايستادن و گام برداشتن در افراد فلج ms cp پروتز عصبی يک سيستم ميکروالکترونيکی با تراشه ريز پردازنده ای است که بر اساس مکانيزم مغز انسان در ايجاد و کنترل حرکت عمل می کند مهمترين ويژگی پروتز عصبی اين است که حرکت را در عضو فلج به نحو طبيعی ايجاد می کند به همان صورت که سيستم عصبی مرکزی انسان، حرکت را در يک عضو ايجاد می کند.
پروتزهای عصبی در بيماران که دچار اختلالات حرکتی ناشی از Cp, MS و... هستند در حال گسترش است که اميدوار هستيم به زودی شاهد کاربرد گسترده نتايج اين فعاليتهای تحقيقاتی باشيم.
مشابه سيستم مذکور در ، کشور آمريکا طراحی شده است که قادر به استفاده از اين تکنولوژی پيشرفته برای ايجاد حرکت در بيماران ضايعه نخاعی هست وفقط در کلنیک مورد استفاده قرار میگیرد تفاوت عمده طرح من با طرح ساخته شده در امریکا این است که سیستم ساخته شده در امریکا سطحی است یعنی بروی سطح بدن قرار میگیرد وافراد مختلفی میتوانند از یکیش استفاده کنند وتا زمانی که این سیستم به انها وصل هست قادر به حرکتند ولی طرح که من میخام ارائه کنم ریز پرداز یا تراشه عصبی هست در داخل بدن قرار میگیردبرای اين که یک بیمار ms یا cp و... بيماران بتوانند گام بردارند اين سيستم بايد همراه آنها باشد زيرا اين پروتز عصبی کار مغز را برای ايجاد حرکت انجام می دهد، بنابراين برای ايجاد اين حرکت نياز به اين پروتز عصبی می باشد. انشااللهنحوه قرارگيری پروتز عصبی: اين نوع پروتزها به طوری باید طراحی شود که الکترودهای ان را بتوان بدون هر گونه عوارضی در محلی از عضو ویا ناحیه اسیب دیده مغز ونخاع صدمه دیده قرار بگيرند که بتواند پیامهایی که از مغز به بصل النخاع وارد میشود وتوسط نورنهای عصبی که اسیب دیده ونمیتواند کار خودرا به طور طبیعی انجام دهد این پروتز بتوان رابطی بباشد برای انتقال پیامهایی که از مغز به به کلیه اندام بدن باشد .
پروتزهای عصبی به عنوان يک روش بالقوه موثر برای ايجاد حرکت در اندام فلج افراد دچار ضايعه نخاعی و يا ضايعه مغزی و رفع اختلالات حرکتی ام . اس، CP و STROKE مطرح است و در محيط های تحقيقاتی - کلينيکی برای ايجاد حرکت در اندام فوقانی ( بستن و باز کردن پنجه دست و کنترل دست آرنج و شانه ) و اندام تحتانی ( ايستادن، گام برداشتن ، رفع افتادگی مچ پا ) به کار می رود.
یکی از مهمترين ويژگی طرح سيستم تراشه یا پروتز، قابليت برنامه ريزی حرکتی آن باید باشد که امکان استفاده از آن را برای افراد ضايعه نخاعی مختلف با وضعيت فيزيولوژيکی مختلف فراهم کند. قابليت برنامه ريزی حرکتی سيستم بر گرفته از قابليت برنامه ريزی حرکتی قشر حرکتی مغز انسان (Motor Planning) باید باشد.
یکی دیگر از ویژگی پروتز عصبی یا تراشه عصبی این است که باید به گونه ای طراحی شود که حرکت را در عضو فلج به نحو طبیعی ایجاد کند به همان صورت که سیستم عصبی مرکزی انسان، حرکت را در یک عضو ایجاد می کند
طرح ساخت یک پروتز عصبی یا تراشه عصبی که ارتباط میان سلول مغز و تراشه سیلیکونی را کنترل می کند
را در اتصال دادن سلول های مغزی به یک تراشه سیلیکونی طراحی شده که به آنها اجازه بدهد ارتباطات میان بافت زنده و یک ابزار الکترونیکی را بشنود، اعلام میکنم Biomedical Microdevices
دوربينهاي قرصي در چند سال گذشته خود را به عنوان يک ابزار تشخيصي اوليه براي رودهي کوچک معرفي کردهاند. با اين وجود اين سيستمها محدوديتهاي زيادي دارند که «آزمايشگاه طراحی پزشکی و الکترومکانیکی» با ساخت کپسول رباتيک اندوسکوپي در اندازهي يک قرص به آنها پرداختهاند. يکي از محدوديتها ناتواني در کنترل فعال مکان اين رباتها است (مثلاً هدايت دوربين در جهت مورد نظر). محدوديت ديگر اندازهي آنها است که موجب لغزش و حرکت آنها به اطراف در رودهي بزرگ ميشود و در نتيجه تصاويري بازگردانده شده کاربرد کلينيکي کمي دارند. علاوه بر اينها، اين رباتها تاکنون قابليت انجام مستقيم اعمال درمانی يا گرفتن نمونههاي بايوپسي (biopsy) را نداشتهاند. گروه فوق در «وندربيلت» مشغول کار بر روي سيستمهايي هستند که بتوانند هر دو کار تشخيصي و مداخلهاي را براي کپسول رباتيک انجام دهند.
براي پرداختن به موضوعات تشخيصي، آنها با همکاري آزمايشگاه CRIM در ايتاليا، کپسول رباتيکي را ايجاد کردهاند که داراي پا است. آخرين نسخه از مجموعهاي از نمونههاي اوليه با ابعاد تجاري براي دوربينهاي قرصي مطابقت دارد (11 ميليمتر شعاع با 25 ميليمتر طول) و هم چنين قابل بلعيدن است. اين نمونه شامل 12 پا است که توسط دو موتور تحريک ميشوند.

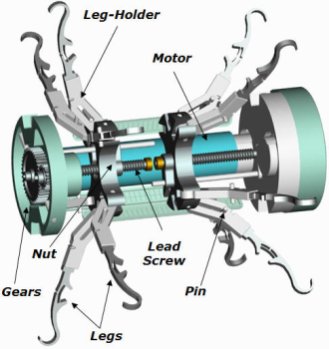
ايدهي کليدي اين طرح، مکانيزم تعقيبکنندهي شکاف (slot-follower) است که با تنظيم چرخش کنترل ميشود. طراحي ربات در اين ابعاد کوچک نيازمند تمرکز دقيق بر سينماتيک، استاتيک و ديناميک مربوط به مکانيزم است. طراحي و توليد قطعات مربوطه نيز خود يک چالش است. دهم يا حتي صدم ميليمتر در اين کار مهم میباشد.
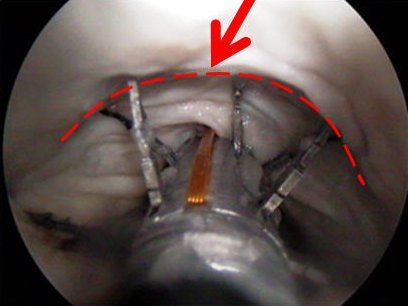
براي پرداختن به قابليتهاي مداخلهايِ کپسول رباتيک، گروه محرکها و تکنولوژي منبع تغذيه را توسعه داده است. اين تکنولوژي شامل سيستم توليد نيرو از سيالات ميشود.

برگرفته شده از سایت : Bioemm.com و گرد آوری و ترجمه: صفا رفيعیوند
در ضمن سایتی که به عنوان منبع نوشتم و مربوط به همین گروه تحقیقاتی است، لینک مقالاتش در مورد این موضوع را همراه با چند فیلم از ربات قرار داده. فیلمی که با فلوئوروسکوپی از کارکرد ربات گرفته جالبه!
اولین پیوند با کمک یک اندام مصنوعی که از سلول های بنیادی خود بیمار تولید شده است انجام شد
به گزارش خبرنگار سایت پزشکان بدون مرز به نقل از بی بی سی ، دانشمندان در لندن یک نای مصنوعی از شیشه ساختند که بعدا با پوششی از سلول های بنیادی بیمار روکش شد. فایده این تکنیک این است که نیازمند اهدا کننده نیست و خطر پس زده شدن این اندام وجود ندارد. به علاوه جراحان می گویند که ساختن نای مصنوعی فقط چند روز زمان می برد.
بیمار ۳۶ ساله که مبتلا به سرطان است یک ماه پیش تحت عمل قرار گرفت و حال او اکنون خوب است.
پروفسور پائولو ماچیارینی از اسپانیا هدایت تیم جراحان را به عهده داشت. عمل در بیمارستان دانشگاه کارولینسکا انجام شد.
او در مصاحبه ای با بی بی سی گفت امیدوار است که از این تکنیک برای درمان یک کودک ۹ ماهه در کره که نای او در هنگام تولد ناقص بوده استفاده کند.
پروفسور ماچیارینی قبلا ده پیوند نای دیگر انجام داده است، اما همه این پیوندها نیازمند یک اهداکننده بوده است.
غیرقابل شناسایی
این نای مصنوعی دقیقا با همان ابعاد نای اصلی بیمار ساخته شده است.
بیمار یک دانشجوی ۳۶ ساله آفریقایی به نام “آندماریام تکلسنبت بین” بود. این دانشجوی زمین شناسی در ایسلند مشغول تحصیل در مقطع دکترا بوده است.
ابتدا عکس های سه بعدی از ریه بیمار تهیه شد. دانشمندان دانشگاه کالج لندن سپس توانستند نمونه های شیشه ای مانند نای بیمار و همچنین دو نایژه را بسازند.
این نمونه ها سپس به سوئد منتقل و در محلولی از سلول های بنیادی استخراج شده از مغز استخوان بیمار خوابانده شد.
بعد از دو روز میلیون ها منفذ در این نمونه ها با بافت های خود بیمار پوشانده شده بود.
دکتر الکس سیف علیان و تیم او از این ساختار شکننده برای ایجاد جایگزینی برای بیمار که نای او در اثر یک غده آسیب شدیدی دیده بود استفاده کردند.
با وجود شیمی درمانی و رادیوتراپی شدید، غده سرطانی به اندازه توپ گلف شده و راه تنفس بیمار را بسته بود. بدون انجام پیوند، مرگ او قطعی بود.
پروفسور ماچیارینی طی یک عمل ۱۲ ساعته همه تومور و بخش سرطانی نای را برداشته و نمونه مصنوعی را جای آن گذاشت.
سلول های مغز استخوان و پوست که از بینی برداشته شده بود قادر به تکثیر و رشد است، به طوری که ساختمان درونی نای مصنوعی را به اندامی غیرقابل شناسایی از یک نای سالم تبدیل می کند.
و مهمتر اینکه بدن بیمار آن را به عنوان عنصری خودی می پذیرد که بدان معنی است او نیازی به دریافت داروهای قوی بیماران پیوندی ندارد.
این داروها در سایر موارد برای جلوگیری از طرد عضو تازه پیوندی توسط سیستم مصونیت بدن تجویز می شود.
پروفسور ماچیارینی گفت که این یک پیشرفت واقعی است.
او گفت: “به لطف نانوتکنولوژی، این شاخه جدید از پزشکی ترمیمی، ما اکنون قادریم یک نای مصنوعی با مشخصات مطلوب را ظرف دو روز یا یک هفته بسازیم.”
“این یک نای مصنوعی است. زیبایی اش این است که می توانید آن را فورا در اختیار داشته باشید. هیچ تاخیری وجود ندارد. این تکنیک به اهداکننده انسانی نیازی ندارد.”
او گفت بسیاری از اجزای دیگر بدن را می توان به همین شکل ترمیم یا جایگزین کرد.
بیمار بین یک ماه پس از عمل، نحیف اما خوب به نظر می رسد.
او که در تخت بیمارستان نشسته بود گفت: “خیلی ترسیده بودم. خیلی نگران عمل بودم. اما مساله مرگ و زندگی بود.”
او که روز جمعه از بیمارستان مرخص می شود می گوید چشم انتظار بازگشتن به ایسلند برای تکمیل تحصیلاتش است.
او گفت تا پایان عمر مدیون تیمی است که جان او را نجات داد.
وبسایت مهندسی پزشکی مهندسی زندگی

